وبلاگ صفحه اصلی
گروه مطالب
آخرین مطالب
محبوب ترین مطالب
0 / 9
تفاوت سی پپ و بای پپ چیست؟
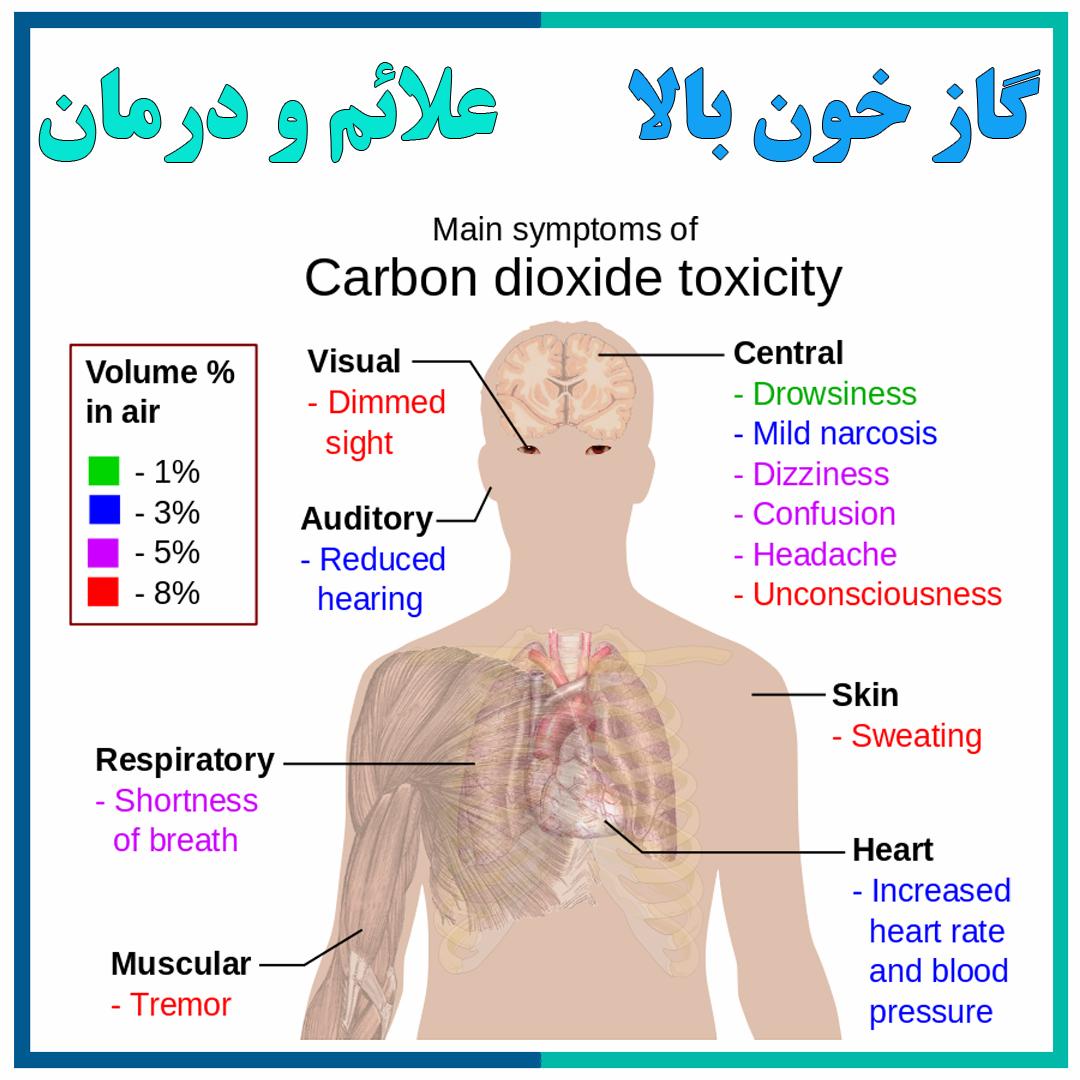
تفاوت دستگاه سی پپ نسبت به بای پپ در فشار راه هوایی می باشد، که در بای پپ فشار دم و بازدم تفکیک شده هستند و باعث راحتی در استفاده برای شخص بیمار می باشد. اکثر بیماران کرونایی و کسانی که گاز خون بالا (ورم دست و پا) دارند می بایستی از بای پپ استفاده کنند.
حدود 70 میلیون نفر در ایالات متحده از نوعی اختلال خواب مانند ناركولپسی ، بی خوابی یا آپنه انسدادی خواب (OSA) رنج می برند. این شرایط می توانند در هر زمان از زندگی ما ظاهر شوند و تأثیر بسزایی در سلامتی و سلامتی ما دارند.
متأسفانه موانع بسیاری وجود دارد که مانع از دریافت درمانی می شود که افراد به دلیل اختلالات خواب نیاز دارند. مهمترین آنها این واقعیت است که بسیاری از مردم حتی متوجه نمی شوند که از ابتدا مشکل دارند. علائمی مانند خواب آلودگی در روز ، بی قراری یا مشکل در تمرکز اغلب به عنوان بخشی اجتناب ناپذیر از زندگی کنار گذاشته می شوند.
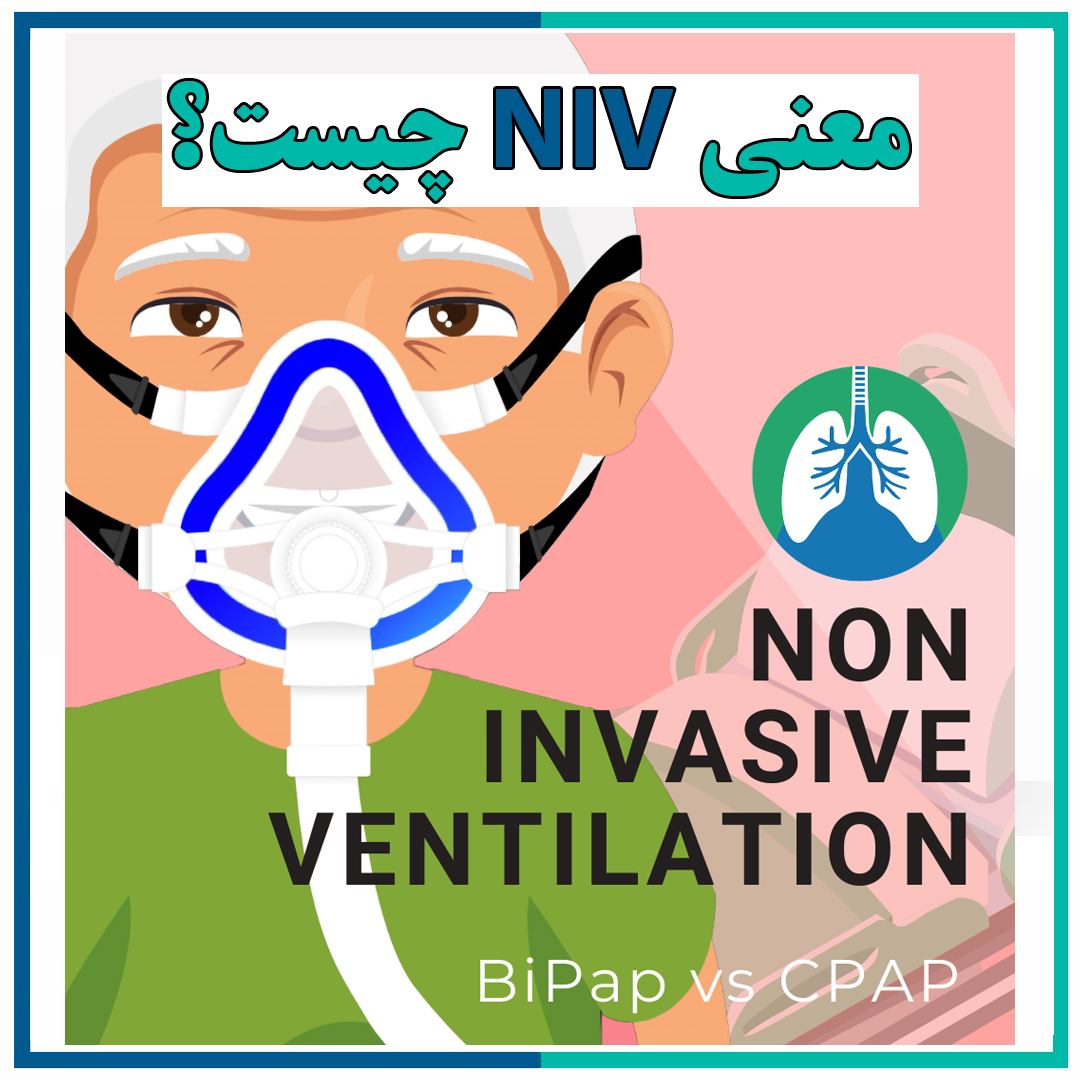
مانع دیگر در جلوگیری از کمک به بیماران مبتلا به اختلال خواب گیجی در مورد بیماری خود و گزینه های درمانی است که در دسترس آنها است. مردم اصطلاحاتی مانند CPAP ، BiPAP ، EPAP یا APAP را می شنوند ، اما در واقع هرگز توضیحی ساده در مورد معنای این اصطلاحات و ارتباط آنها با یکدیگر دریافت نمی کنند.
در این پست ، ما می خواهیم هرگونه سردرگمی در مورد این اصطلاحات و همچنین نحوه ارتباط آنها با انواع دیگر درمان تنفسی مانند اکسیژن مکمل را روشن کنیم. به یاد داشته باشید که اگر سوالی دارید یا می خواهید در برنامه درمانی خود تغییری ایجاد کنید ، با پزشک خود مشورت کنید.
آپنه انسدادی خواب (OSA) چیست؟
انواع مختلفی از آپنه خواب وجود دارد ، اما یکی از رایج ترین آنها آپنه خواب انسدادی است. OSA زمانی اتفاق می افتد که ماهیچه های گلو در شب به طور متناوب شل شوند و باعث توقف تنفس و از دست دادن خواب شوند. تخمین زده شده است که حدود 22 میلیون آمریکایی به نوعی آپنه خواب دارند.
تشخیص تنفس انسدادی خواب بسیار مشهود است زیرا بیمار احتمالاً هیچ خاطره ای از آنچه باعث از دست دادن خواب یا بیدار شدن مکرر آنها در شب می شود نخواهد داشت. در حقیقت ، بسیاری از بیماران مبتلا به OSA که تشخیص داده نشده اند ، معتقدند که هر شب خواب عالی دارند. به همین دلیل مهم است که با پزشک خود در مورد انجام یک مطالعه خواب صحبت کنید تا یک متخصص پزشکی بتواند الگوی خواب شما را بررسی کند و تشخیص دهد که آیا OSA وجود دارد.
مطالعه خواب (پلی سومنوگرافی) یک آزمایش غیرتهاجمی است که شما یک شب در یک مرکز خواب خواهید ماند. در طول این مطالعه ، الکترودهایی روی سر شما قرار می گیرند که فعالیت مغز را اندازه گیری می کنند ، شما یک اکسیمتر نبض به انگشت خود متصل خواهید کرد که سطح اکسیژن خون را اندازه گیری می کند ، و یک کمربند برای نظارت بر تنفس به دور سینه شما پیچیده می شود.
تشخیص تنفس انسدادی خواب بسیار مشهود است زیرا بیمار احتمالاً هیچ خاطره ای از آنچه باعث از دست دادن خواب یا بیدار شدن مکرر آنها در شب می شود نخواهد داشت. در حقیقت ، بسیاری از بیماران مبتلا به OSA که تشخیص داده نشده اند ، معتقدند که هر شب خواب عالی دارند. به همین دلیل مهم است که با پزشک خود در مورد انجام یک مطالعه خواب صحبت کنید تا یک متخصص پزشکی بتواند الگوی خواب شما را بررسی کند و تشخیص دهد که آیا OSA وجود دارد.
مطالعه خواب (پلی سومنوگرافی) یک آزمایش غیرتهاجمی است که شما یک شب در یک مرکز خواب خواهید ماند. در طول این مطالعه ، الکترودهایی روی سر شما قرار می گیرند که فعالیت مغز را اندازه گیری می کنند ، شما یک اکسیمتر نبض به انگشت خود متصل خواهید کرد که سطح اکسیژن خون را اندازه گیری می کند ، و یک کمربند برای نظارت بر تنفس به دور سینه شما پیچیده می شود.
چرا درمان اختلالات خواب مهم است؟
برای بسیاری از افراد ، اصطلاح "اختلال خواب" فوریت زیادی ایجاد نمی کند. ممکن است فکر کنید که یک اختلال خواب با یک فنجان قهوه اضافی در صبح یا یک نوشیدنی انرژی زا برای ناهار قابل درمان است ، اما این مسائل فراتر از کمی خواب آلودگی اضافی در زندگی روزمره شما است.
اختلال خواب نه تنها می تواند انرژی شما را کم کند ، بلکه یک فاکتور خطر برای بسیاری از بیماری های مختلف تهدید کننده زندگی است. طبق کلینیک مایو ، عوارض ناشی از آپنه انسدادی خواب (OSA) شامل فشار خون بالا ، مشکلات قلبی ، سندرم متابولیک و مشکلات کبدی است.
علاوه بر این ، یک گزارش پزشکی منتشر شده در Journal of Clinical Sleep Medicine حاکی از آن است که آپنه خواب خطر نارسایی قلبی را 140 درصد و خطر سکته را 60 درصد افزایش می دهد. علاوه بر این ، بیان می کند که چاقی با حدود 60 تا 90 درصد بیماران مبتلا به آپنه خواب چاق ، مهمترین عامل خطر است. عوامل خطر دیگر شامل سیگار کشیدن ، مصرف الکل و دیابت شیرین است.
با دانستن این اطلاعات ، درک اینکه چگونه اختلالات خواب یک وضعیت بسیار جدی تر از تصور اکثر مردم است ، کار سختی نیست. گرچه ممکن است فقط با علائم جزئی در زندگی روزمره خود را نشان دهد ، اما تأثیر آن بر سلامتی طولانی مدت شما بسیار بدتر است. همچنین می تواند به سایر گزینه های زندگی ناسالم مانند رژیم غذایی نامناسب یا ورزش کمک کند ، بنابراین جستجوی گزینه های درمانی مناسب مهم است.
فشار مثبت هوای مداوم (CPAP) چیست؟
فشار مداوم مثبت راه هوایی درمانی است که برای درمان آپنه انسدادی خواب استفاده می شود. این اولین درمان غیرتهاجمی محسوب می شود زیرا قبل از دهه 1980 ، تنها درمان موثر برای OSA تراکئوستومی بود ، یک روش جراحی که شامل ایجاد یک برش در نای به منظور دور زدن مجاری تنفسی انسداد شده است.
اولین دستگاه CPAP توسط دکتر کالین سالیوان در سال 1981 اختراع شد. این دستگاه با استفاده از جریان ملایم هوای تحت فشار از طریق لوله اکسیژن که به بینی بیمار متصل است کار می کند. در شب ، بیمار می تواند آزادانه نفس بکشد در حالی که هوای تحت فشار از بسته شدن گلو در هنگام خواب جلوگیری می کند. اگرچه دستگاه های مدرن CPAP از همان اصول ایجاد شده در سال 1981 استفاده می کنند ، اما بسیار آرام تر و راحت تر هستند و به بیمار امکان می دهد خواب شبانه بهتری داشته باشد.
یک نکته مهم که باید توجه داشت این است که CPAP همان چیزی نیست که اکسیژن درمانی است. در حالی که CPAP هوا را به داخل بینی می اندازد ، از هوای محیط از جمله اکسیژن ، نیتروژن و تمام گازهای دیگری که به طور معمول تنفس می کنیم استفاده می کند. تنها هدف از درمان CPAP این است که مجاری تنفسی را هنگام خواب باز نگه دارید.
در حالی که دستگاه های CPAP فشار مداومی را تحمل می کنند ، هنگامی که از دستگاه استفاده نمی کنید این فشار را می توان تغییر داد. همه دستگاه های CPAP از سانتی متر اندازه گیری آب (cmH20) استفاده می کنند که همان واحدی است که فشار ریه در آن اندازه گیری می شود. اکثر بیماران بین 6 تا 14 سانتی متر H20 نیاز دارند و تنظیمات متوسط 10 سانتی متر H20 است ، با این حال تنظیماتی که استفاده می کنید کاملاً به شرایط شما و مکانی که پزشک برای شما تجویز می کند. همچنین توجه به این نکته مهم است که هر دستگاه CPAP از قابلیت های مختلفی برخوردار است ، بنابراین می خواهید قبل از خرید مطمئن شوید که این دستگاه نیازهای شما را برآورده می کند.
فشار مثبت هوایی Bilevel (BiPAP) چیست؟
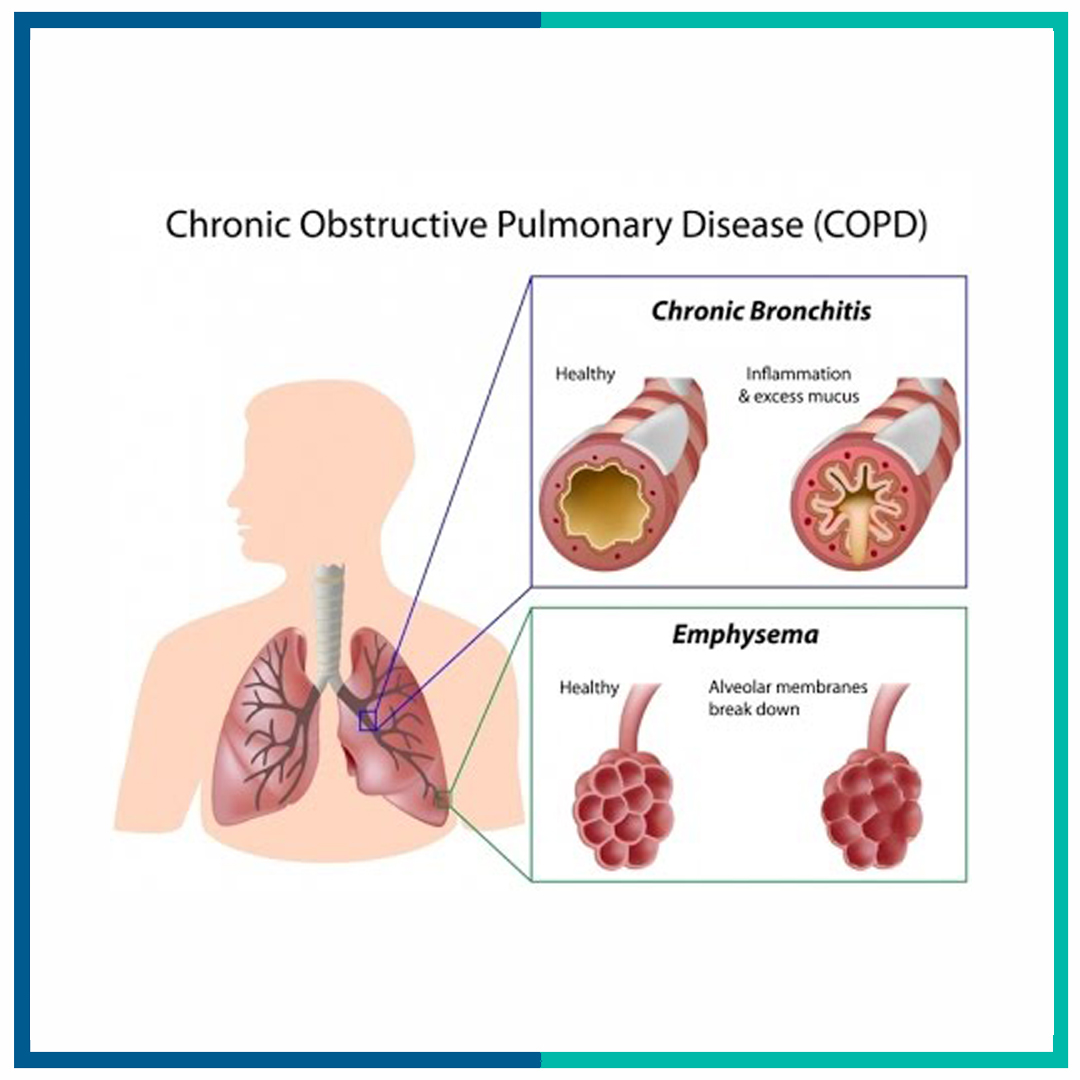
اگرچه CPAP تا امروز همچنان پرکاربردترین دستگاه PAP درمانی است ، اما یکی از عمده شکایات مربوط به آن این است که بازدم در برابر هوای خارج شده توسط دستگاه دشوار است. این معمولاً برای کسی با ریه های سالم مشکلی ایجاد نمی کند ، اما اگر از نسبت FEV1 / FVC کم رنج می برید ، این می تواند داستان دیگری باشد. به زبان ساده ، نسبت FEV1 / FVC توانایی ریه های شما را در بازدم موثر اندازه گیری می کند. FEV1 / FVC پایین اغلب نشانه بیماری انسدادی ریه مانند برونشیت مزمن یا آمفیزم است.
فشار مثبت هوایی BiPAP یا Bilevel جایگزینی برای CPAP است که دارای دو تنظیم فشار متفاوت است: یکی برای استنشاق (فشار مجاری هوایی مثبت دم) و دیگری برای بازدم (فشار مجاری هوایی مثبت در بازدم). دستگاه BiPAP به طور خودکار دم یا بازدم را تشخیص می دهد و فشار را بر این اساس کنترل می کند. به طور معمول ، هنگام استنشاق فشار بالاتری اعمال می شود.
تفاوت دستگاه سی پپ نسبت به بای پپ در فشار راه هوایی می باشد، که در بای پپ فشار دم و بازدم تفکیک شده هستند و باعث راحتی در استفاده برای شخص بیمار می باشد. اکثر بیماران کرونایی و کسانی که گاز خون بالا (ورم دست و پا) دارند می بایستی از بای پپ استفاده کنند.

.png)